Epidemiologia este studiul factorilor care influențează sănătatea și boala populațiilor. Cele trei niveluri de cauzalitate a problemelor de sănătate includ nivelul comportamental individual, nivelul biologic individual și nivelul ecologic politico-economic.
Epidemiologie | studiul factorilor care influențează sănătatea și boala populațiilor
Obiective
Epidemiologii urmăresc să înțeleagă cauzele problemelor de sănătate, analizând relația dintre agenți, gazde și factori de mediu care afectează sănătatea. Utilizând aceste informații, ei proiectează, de asemenea, intervenții de sănătate publică pentru a rezolva diverse probleme de sănătate în rândul populației. Aceștia evaluează periodic starea de sănătate a populațiilor, încearcă să identifice ce populații prezintă un risc mai mare în ceea ce privește anumite cauze de boli și evaluează eficacitatea programelor sau metodelor de intervenție pe care le creează. În esență, epidemiologia asigură fundamentul practicilor de sănătate publică și de medicină preventivă.
Epidemiologie descriptivă/analitică
Există două tipuri de epidemiologie: descriptivă și analitică. Epidemiologia descriptivă urmărește să descrie distribuția persoanelor care se îmbolnăvesc (față de cele care nu se îmbolnăvesc) în funcție de timp, loc și persoană (TPP). TPP poate fi considerat, de asemenea, ca un răspuns la întrebările "când", "cine" și, respectiv, "ce"; cu alte cuvinte, aceasta investighează momentul în care o problemă de sănătate sau o boală a apărut pentru prima dată într-o populație, cine din populație se îmbolnăvește și de unde pare să fi apărut și să se fi răspândit pentru prima dată boala/afecțiunea de sănătate. Epidemiologia analitică utilizează apoi datele furnizate de TPP pentru a formula și testa ipoteze care au ca scop determinarea cauzei unei epidemii sau a unui grup de boli în rândul unei populații. Epidemiologul evaluează morbiditatea (persoanele care sunt bolnave sau rănite) și mortalitatea (persoanele care sunt ucise) pentru a înțelege povara bolii în rândul populațiilor.
Studii de supraveghere
Un aspect esențial al epidemiologiei este reprezentat de studiile de supraveghere, care furnizează datele numerice și statisticile pe care le folosesc epidemiologii. Studiile de supraveghere sunt efectuate în mod sistematic pentru a monitoriza starea de sănătate a populațiilor și ajută la identificarea oricăror noi probleme de sănătate sau boli care ar putea apărea, precum și la evaluarea eficienței măsurilor de intervenție în domeniul sănătății existente în vigoare. Aceste studii se bazează, de asemenea, pe TPP pentru a colecta date și le prezintă în grafice și tabele simple, care sunt ușor de rezumat și de înțeles. Aceste studii sunt deosebit de importante pentru a ajuta la orientarea deciziilor de elaborare a politicilor și pentru a-i ajuta pe epidemiologi să înțeleagă ce intervenții funcționează și care nu funcționează. De asemenea, este important pentru donatori, deoarece aceștia se bazează pe datele de supraveghere pentru a analiza utilitatea investițiilor lor și dacă acestea sunt utilizate în mod eficient sau nu.
Istoric
Hipocrate a fost primul care a analizat relațiile dintre boală și influențele mediului. El a făcut distincția între "epidemie" și "endemie": bolile care sunt "vizitate" de o populație (epidemie), în contrast cu cele care "trăiesc în interiorul" unei populații (endemie).
Secolul al XI-lea
Medicul persan Avicenna a descoperit, în anii 1020, natura contagioasă a tuberculozei și a bolilor cu transmitere sexuală. El a observat distribuția bolilor prin apă și sol. Avicenna spunea că secrețiile corporale sunt contaminate de corpuri străine de pământ murdare înainte de a fi infectate. El a introdus metoda carantinei pentru a limita răspândirea bolilor contagioase.
Moartea neagră
Moartea neagră (ciuma bubonică) a ajuns în Al Andalus în secolul al XIV-lea. Ibn Khatima credea că bolile infecțioase erau cauzate de "corpuri minuscule" care pătrund în corpul uman și provoacă boli. Un alt medic andaluz-arab, Ibn al-Khatib (1313-1374), în tratatul său "Despre ciumă", a afirmat că bolile infecțioase pot fi transmise prin contact corporal și "prin haine, vase și cercei". Girolamo Fracastoro din Verona a sugerat că aceste particule foarte mici, invizibile, care cauzează boli, sunt vii. Ele erau capabile să se răspândească prin aer și să se înmulțească. Ele puteau fi distruse prin foc. El a respins teoria miasmei lui Galen (gazul otrăvitor la bolnavi). În 1543, cartea lui Fracastoro De contagione et contagiosis morbis a sugerat igiena personală și a mediului pentru a preveni bolile. Dezvoltarea unui microscop suficient de puternic de către Anton van Leeuwenhoek în 1675 a oferit dovezi vizuale ale particulelor vii, în concordanță cu teoria germenilor în cazul bolilor.
Marea Ciumă
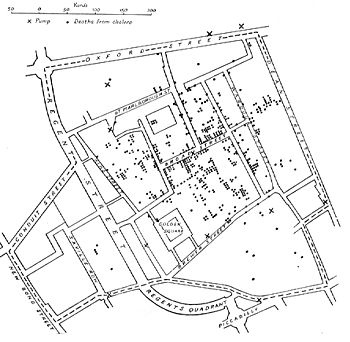
În 1662, John Graunt a analizat listele de mortalitate din Londra înainte de Marea Ciumă. Acesta a oferit dovezi statistice în favoarea și împotriva diferitelor teorii ale bolii. Dr. John Snow a investigat cauzele epidemiilor de holeră din secolul al XIX-lea. El a observat ratele de mortalitate semnificativ mai mari în două zone aprovizionate de Southwark Water Company. A demonstrat că pompa de pe Broad Street a fost la originea epidemiei din Soho, un exemplu clasic de epidemiologie A folosit clor în încercarea de a curăța apa și a dispus îndepărtarea mânerului pompei. Acest lucru a oprit epidemia. A fost un eveniment major în istoria sănătății publice și evenimentul fondator al științei epidemiologiei.
secolul al XIX-lea
Termenul "epidemiologie" a fost folosit pentru prima dată în 1802 de către medicul spaniol Villalba. Termenul este utilizat în prezent pentru descrierea și cauzalitatea bolilor epidemice și a bolilor în general. El poate fi folosit pentru multe afecțiuni care nu sunt legate de sănătate, cum ar fi hipertensiunea arterială și obezitatea.
În 1847, medicul maghiar Ignaz Semmelweis a redus mortalitatea infantilă într-un spital din Viena prin dezinfecție. Din nefericire, dezinfecția nu a fost practicată pe scară largă până când chirurgul britanic Joseph Lister a "descoperit" antisepticele în 1865, după lucrările lui Louis Pasteur. La începutul secolului XX, metodele matematice au fost introduse în epidemiologie de Ronald Ross și alții. În 1954 au venit rezultatele unui studiu condus de Richard Doll. Acesta a oferit un sprijin statistic foarte puternic suspiciunii că fumatul de tutun era legat de cancerul pulmonar.
Concepte/termeni importanți
Există câțiva termeni foarte importanți pe care epidemiologii îi folosesc atunci când discută despre sănătatea populației și focarele de boală. Următoarea listă, deși nu este exhaustivă, oferă câteva dintre conceptele cheie pe care este important să le înțelegem atunci când discutăm despre epidemiologie.
- Cazuri: se referă în mod specific la acele persoane care sunt bolnave de o boală/stare de sănătate sau accidentate.
- Epidemie / Focar: este apariția unei boli în rândul unei populații care este în exces (rată mai mare) decât cea așteptată pentru acel moment și acel loc dat.
- Endemică: o boală sau o stare de sănătate care este prezentă în populație în orice moment al anului.
- Pandemie: o boală care se răspândește în diferite regiuni; se referă, de asemenea, la focare globale care se răspândesc pe mai multe continente.
- Cluster: se referă la un grup de cazuri într-o anumită perioadă și într-un anumit loc, care este mai mare decât cel așteptat.
- Populația la risc: se referă la persoanele dintr-o populație care sunt deosebit de sensibile la o anumită boală sau la o anumită stare de sănătate.
Este important de reținut că o boală endemică sau un grup de boli endemice poate deveni o epidemie. Un exemplu în acest sens ar fi malaria; deși malaria este endemică în anumite regiuni din America de Sud, Africa și Asia de Sud, în anumiți ani sau în anumite perioade poate deveni o epidemie cu un număr mai mare de cazuri decât cel obișnuit în rândul populației. În plus, este de asemenea posibil ca o epidemie sau un focar să progreseze și să devină o pandemie în toată regula.
Calcularea ratelor de boală
Ratele se referă la numărul de cazuri care apar pe parcursul unei anumite perioade de timp și depinde de mărimea populației la momentul respectiv. Calcularea ratelor de îmbolnăvire îi ajută pe epidemiologi să compare problemele de sănătate între diferite populații. Calculul general pentru determinarea ratei de boală constă în împărțirea numărului de cazuri sau a stării de sănătate la numărul de populație expusă riscului într-o anumită perioadă de timp și înmulțirea acestuia cu 100. Cu toate acestea, ratele de boală pot fi, de asemenea, diferențiate în două tipuri diferite: rata de prevalență și rata de incidență.
Rata de prevalență se referă la numărul de cazuri vechi și noi dintr-o populație pe parcursul unei anumite perioade de timp, care este împărțit la numărul total de cazuri din populație. Ratele de prevalență sunt utile atunci când este vorba de investigații legate de boli cronice, care durează mai mult de 3 luni. Pe de altă parte, rata de incidență se referă la numărul de afecțiuni sau cazuri noi legate de sănătate, care se împarte la populația expusă riscului. Ratele de incidență sunt importante în cadrul studiilor care implică boli acute, în care simptomele unei boli ating un vârf și dispar în câteva zile sau săptămâni și durează, în general, mai puțin de 3 luni.
Tipuri de studii epidemiologice
Studiile epidemiologice utilizează atât studii experimentale, cât și studii observaționale.
Studii experimentale
Studiile experimentale sunt cele în care epidemiologul poate controla și manipula diferite variabile pe parcursul experimentului. De obicei, implică un tratament/grup placebo. Acest tip de studiu este utilizat atunci când epidemiologii încearcă să determine cauza unei probleme de sănătate/bolnave sau să evalueze eficacitatea unui tratament sau a unor intervenții.
Studii observaționale
Studiile observaționale includ studii descriptive și analitice; studiile descriptive investighează cazurile epidemiologice în ceea ce privește TPP, în timp ce studiul analitic investighează ipotezele privind relațiile dintre problemele de sănătate și factorii de risc. În timp ce studiile descriptive (TPP) răspund la întrebările când, cine și unde, studiile analitice încearcă să răspundă la întrebarea cum este afectată o populație de o boală și de ce este afectată. În general, studiile observaționale nu manipulează nicio variabilă și utilizează adesea grupuri de comparație pentru analiză; acest tip de studiu este adesea realizat în încercarea de a descoperi legăturile dintre expunerea la anumiți factori de risc și rezultatele în materie de sănătate. Câteva exemple de studii observaționale includ studii de cohortă, studii de caz-control și studii transversale.
- Studiu de cohortă: participanții sunt clasificați pe baza expunerii la boală, a factorului de risc sau a prezenței unei afecțiuni și sunt observați în timp pentru a vedea dacă dezvoltă simptome ale bolii.
- Studiu caz-control: Acele persoane care sunt identificate ca fiind cazuri (care au boala sau starea de sănătate) sunt comparate cu cele care nu au boala/ starea de sănătate.
- Studiu transversal: oferă o imagine "unică" a unui grup la un anumit moment dat; participanții sunt selectați pe baza unei anumite caracteristici sau pentru că aparțin unei anumite populații/grupuri și sunt examinați pentru a vedea cum a afectat boala/stările de sănătate grupul lor.
Procesul de investigații epidemiologice
Investigarea unui focar de infecție este un proces în mai multe etape, care cuprinde mai multe etape, de la constatarea existenței unui focar până la comunicarea rezultatelor investigației cu comunitatea științifică și cu populația generală. În cele ce urmează este prezentată o secvență aproximativă a procesului acestor investigații.
- Stabiliți că există un focar. Epidemiologii analizează datele (TPP) și studiile de supraveghere pentru a determina dacă au existat cazuri similare, precum cel investigat, în trecut sau dacă este vorba de un tip complet nou de boală sau de afecțiune.
- Pregătiți-vă pentru munca pe teren. Odată ce un focar a fost stabilit, epidemiologii fac pregătiri, aranjează materiale/echipamente pentru a se deplasa în vederea investigării focarului la locul de origine și în alte locații în care acesta s-ar fi putut răspândi.
- Verificați diagnosticul. Cercetătorii analizează toate rezultatele de laborator/clinice și intervievează pacienții pentru a înțelege mai bine cu ce se confruntă și pentru a confirma diagnosticul lor inițial de focar.
- Definiți/identificați cazul. Epidemiologii trebuie să ajungă la o definiție precisă și standard a ceea ce este un caz sau cum arată un caz, deoarece aceasta va fi folosită pentru a determina cine este un caz și cine nu este.
- Epidemiologie descriptivă. Următorul pas aici este descrierea focarului în termeni de timp, persoană și loc (TPP).
- Elaborați o ipoteză. Epidemiologii trebuie să formuleze o ipoteză despre cauza/factorii de risc ai bolii, apoi să evalueze ipoteza și să o rafineze, după caz.
- Să pună în aplicare măsurile de control și de prevenire necesare. Acestea pot include lucruri precum distanțarea socială, purtarea de măști, spălarea frecventă a mâinilor, precum și izolarea și carantina.
- Comunicarea rezultatelor cercetării/investigațiilor. Epidemiologii trebuie să stabilească ce informații sunt importante și cum vor fi comunicate constatările. De asemenea, ei trebuie să determine care este publicul care trebuie să cunoască informațiile (este ceva la care trebuie să fie atenți doar lucrătorii din domeniul sănătății sau ar trebui să fie informat și publicul larg)?
Profesii în epidemiologie
Epidemiologia este un subiect multidisciplinar. Printre membrii acestui domeniu se numără în principal lucrători din domeniul sănătății publice și oameni de știință din domenii conexe, cum ar fi chimiști, biologi, geneticieni și antropologi. Persoanele care lucrează în domeniul epidemiologiei pot lucra în spitale și în medii de cercetare, precum și pentru organizații federale, cum ar fi Centrele pentru Controlul și Prevenirea Bolilor (CDC). O unitate specială care poate fi de interes pentru cei care urmează să urmeze epidemiologia este la Serviciul de informații epidemiologice (EIS), un subgrup din cadrul CDC specializat în epidemiologie. Ofițerii Serviciului de Informații Epidemice sunt lucrători de teren care investighează focarele de epidemie din SUA și din alte țări. Munca lor ajută la înțelegerea cauzelor izbucnirilor și la oprirea rapidă a răspândirii bolilor dintr-un loc în altul; în special, aceștia au contribuit la ajutor în timpul diferitelor pandemii din trecut, cum ar fi cele de variolă, poliomielită și Ebola.
Antropologie medicală & Epidemiologie
Un domeniu special care a avut un impact în epidemiologie este antropologia. În trecut, antropologii culturali au fost o resursă foarte utilă pentru a reduce decalajul dintre diferite țări/culturi și investigatorii epidemiologici. Aceștia au ajutat și continuă să ajute la dezvoltarea și punerea în aplicare a măsurilor de prevenire/control în țări, într-un mod care să nu intre în conflict cu credințele sau valorile societății, care pot sta în calea tratamentului sau a opririi răspândirii unui focar.
Studii recente
Cu toate acestea, în ultimii ani, antropologia medicală în special și-a asumat un rol mai important în domeniul epidemiologiei. Antropologia medicală analizează antropologia biologică, socială, culturală și lingvistică pentru a înțelege modul în care acești factori influențează sănătatea și bunăstarea, experiența și distribuția bolilor, precum și prevenirea tratamentului. Ca și în cazul antropologilor culturali, antropologii medicali au continuat să contribuie la dezvoltarea politicilor de sănătate publică. În special, aceștia au fost foarte utili în furnizarea unei perspective unice asupra discursului privind sănătatea publică. De exemplu, aceștia investighează modul în care cultura afectează studiile de cercetare, sunt capabili să sesizeze mici detalii aparent "irelevante", dar importante, pe care un epidemiolog le-ar putea rata, și sunt capabili să furnizeze date calitative, în timp ce epidemiologia se concentrează doar pe date cantitative. Un lucru important aici este faptul că, în timp ce epidemiologul a ignorat în mare măsură factorii culturali atunci când a analizat cauzele bolilor/afecțiunilor de sănătate, antropologia medicală a contestat această noțiune și a contribuit la acest domeniu prin faptul că a arătat modul în care cultura și factorii sociali joacă un rol important în dorința oamenilor de a urma liniile directoare/intervențiile de sănătate publică sau chiar de a accepta un tratament pentru bolile lor.
În timp ce natura investigațiilor epidemiologice poate conduce la un punct de vedere reducționist sau limitat, antropologia medicală oferă o viziune mai holistică asupra problemei și examinează problema din diferite unghiuri pentru a înțelege și a ajuta cât mai bine populațiile aflate în dificultate. O altă contribuție esențială a antropologiei medicale a fost în ceea ce privește datele calitative critice. În timp ce epidemiologia se concentrează în principal pe datele cantitative și pe tendințele în ceea ce privește sănătatea populației, antropologia medicală oferă o sursă bogată de informații privind înțelegerea experiențelor subiective ale populației și furnizarea de date calitative care explică de ce o anumită intervenție sau un anumit tratament ar fi putut eșua în rândul unei anumite populații. Principalele lor contribuții din ultimii ani provin din modificarea și ajutorul acordat la dezvoltarea anchetelor epidemiologice prin luarea în considerare a alegerii cuvintelor și a "adecvării sociale" a întrebărilor, astfel încât răspunsurile să fie mai precise, contribuind astfel la creșterea validității chestionarelor. S-a constatat, de asemenea, că antropologii medicali au jucat un rol important în a ajuta localnicii să înțeleagă mai bine obiectivele epidemiologilor și, astfel, i-au ajutat să devină mai receptivi la investigațiile acestora. Pe lângă toate acestea, una dintre contribuțiile majore ale antropologiei medicale a venit din capacitatea sa de a ajuta la explicarea fenomenelor de sănătate și de a crea și testa ipoteze legate de aceste explicații, într-un mod în care epidemiologii nu au putut să o facă din cauza concentrării lor stricte asupra datelor cantitative. Pe scurt, în timp ce epidemiologia este bună la înțelegerea modelelor numerice și a cauzelor biologice ale bolilor/afecțiunilor de sănătate, nu este capabilă să explice pe deplin toți factorii care stau la baza anumitor boli/afecțiuni de sănătate, iar aceasta este o lacună pe care antropologia medicală a fost capabilă să o preia și să o completeze prin furnizarea de date calitative bogate care analizează sănătatea și bolile dintr-o perspectivă holistică.
Lucrări notabile
Unele mențiuni notabile ale antropologilor medicali care au lucrat și au contribuit la epidemiologie și la sănătatea publică în general includ Dr. Jim Kim și Paul Farmer. Dr. Jim Kim a fost președinte al Băncii Mondiale, în timp ce Paul Farmer este un medic și antropolog medical care se concentrează pe bolile infecțioase și pe tratament. Ambii au cofondat programul Partners in Health (PIH), care a oferit asistență medicală gratuită celor mai sărace populații din țări precum Haiti, Peru și Rwanda. Alte mențiuni notabile sunt Amber Wutich și Alexandra Brewis, ambele profesoare și cercetătoare la Universitatea de Stat din Arizona. Acestea se concentrează asupra impactului asupra sănătății cauzat de lipsa resurselor, în special în ceea ce privește lipsa accesului la apă curată în țările în curs de dezvoltare. Wutich este director al studiului Global Ethnohydrology, care analizează cunoștințele și gestionarea apei în zece țări, în timp ce Brewis cercetează impactul culturii asupra biologiei umane.
Managementul sănătății bazat pe populație
Practica epidemiologică și rezultatele analizelor epidemiologice aduc o contribuție semnificativă la managementul sănătății.
- Evaluarea stărilor de sănătate și a nevoilor unei populații țintă
- Implementarea și evaluarea intervențiilor
- Furnizarea de îngrijiri pentru membrii acestei populații
Gestionarea modernă a sănătății populației este complexă. Practica și analiza epidemiologică reprezintă o componentă de bază. Această sarcină necesită capacitatea de a privi în perspectivă pentru a ghida modul în care un sistem de sănătate răspunde la problemele de sănătate actuale și cum poate răspunde un sistem de sănătate la viitoarele probleme potențiale de sănătate ale populației.
Pagini conexe
- Centrele pentru controlul și prevenirea bolilor
- Organizația Mondială a Sănătății
| Controlul autorității | |
| Biblioteci naționale |
|
| Altele |
|
Întrebări și răspunsuri
Î: Ce este epidemiologia?
R: Epidemiologia este studiul factorilor care influențează sănătatea și boala populațiilor.
Î: Care sunt cele trei niveluri de cauzalitate pentru problemele de sănătate?
R: Cele trei niveluri de cauzalitate pentru problemele de sănătate includ nivelul comportamental individual, nivelul biologic individual și nivelul ecologic politico-economic.
Î: Cum ajută epidemiologia la înțelegerea sănătății populației?
R: Epidemiologia ajută la înțelegerea sănătății populației prin studierea factorilor care influențează sănătatea și boala populațiilor.
Î: Ce este inclus în nivelul comportamental individual?
R: Nivelul comportamental individual include comportamente precum dieta, exercițiile fizice, fumatul, consumul de alcool etc., care pot afecta sănătatea generală a unui individ.
Î: Ce este inclus în nivelul biologic individual?
R: Nivelul biologic individual include predispozițiile genetice sau alte caracteristici fizice care pot afecta sănătatea generală a unui individ.
Î: Ce este inclus în nivelul politico-economic ecologic?
R: Nivelul ecologic politico-economic include factorii de mediu, cum ar fi accesul la resursele de asistență medicală sau condițiile economice care pot afecta starea generală de sănătate a unei populații.