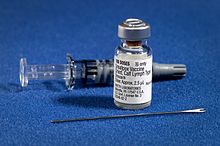
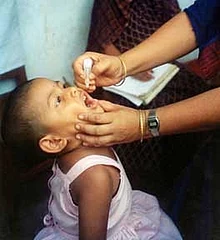
Un vaccin este un preparat inventat. Acesta este administrat pentru a preveni o anumită boală infecțioasă. Acesta acționează numai împotriva microorganismului pentru care este preparat. Se administrează de obicei printr-o injecție numită vaccinare.
În cel mai bun caz, vaccinarea oferă imunitate la o boală infecțioasă cauzată de un anumit microorganism (bacterie sau virus). De exemplu, vaccinul antigripal face ca probabilitatea ca o persoană să se îmbolnăvească de gripă să fie mult mai mică.
La început, vaccinurile erau de obicei făcute din ceva viu sau care era viu. În prezent, acestea pot fi construite prin biochimie virală. Fiecare vaccin are propria sa istorie, iar ceea ce este valabil pentru unul ar putea să nu fie valabil pentru altul.
Cuvântul "vaccin" provine din latinescul vacca, care înseamnă "vacă"). În 1796, Edward Jenner a folosit o lăptăreasă infectată cu variola vacii (variolae vaccinae) pentru a proteja oamenii împotriva variolei. Utilizarea vaccinurilor se numește vaccinare.
Vaccinarea se făcuse înainte de Jenner. Materialul sub formă de praf de variolă era suflat în nările subiectului.